Prophylaxe 19.11.2020
Komplikationen während und nach der zahnärztlichen Prophylaxe
share
Professionelle Zahnreinigungen und Parodontitistherapien werden in der Praxis häufig von Zahnärzten an speziell ausgebildete zahnärztliche Fachassistentinnen und Dentalhygienikerinnen delegiert. Neben dem zahnärztlichen Instrumentarium werden bei der Durchführung von Zahnreinigungen und bei der Parodontitisbehandlung u. a. Ultraschallaufsätze, Pulver-Wasser-Strahlgeräte, verschiedene Spüllösungen und Polierpasten verwendet. Auch wenn in den meisten Fällen ein reibungsloser Ablauf stattfindet, kann es zu Komplikationen kommen. Der folgende Fachbeitrag erklärt, warum es wichtig ist, dass die Assistenz immer mit dem Behandler Rücksprache hält.
Dentalhygienikerinnen und zahnmedizinische Fachassistentinnen sind ausgebildetes und geschultes Fachpersonal, deren Kompetenzgebiete vor allem die Prophylaxe und Parodontitistherapie sind. Hier entlasten sie die Zahnärztin/den Zahnarzt ungemein. Doch trotz aller Vorsicht und Routine bei der Behandlung können ab und an Komplikationen auftreten. Besonders gefährdet sind dabei Risikogruppen, zu denen z. B. immunkompromittierte Patienten, Patienten mit Herz-Kreislauf-Erkrankungen, Stoffwechselstörungen oder Allergien, aber auch Patienten mit vorgeschädigtem Endokard, Herzschrittmacher, Organtransplantationen oder Diabetiker zählen. Auch bei Patienten mit stark vorangeschrittener Parodontitis können Komplikationen bei der Behandlung auftreten.1 Es ist daher immer wichtig, vor der Behandlung Rücksprache mit dem betreuenden Zahnarzt zu halten und diesen ggf. im Ernstfall sofort über auftretende Komplikationen zu informieren.
Galerie
Emphysem
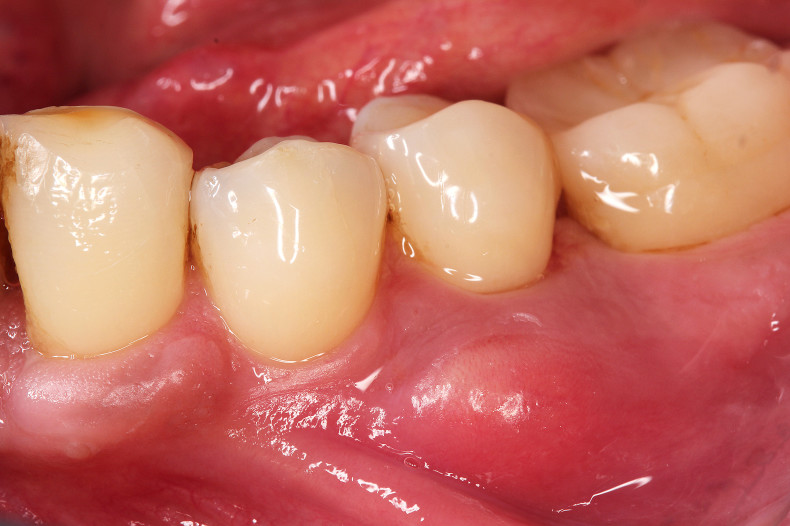
Als Emphysem bezeichnet man unphysiologische Luft- oder Gaseinschlüsse in das Weichgewebe. Diese können während der Zahnreinigung beispielsweise durch die Verwendung von Pulver-Wasser-Strahlgeräten entstehen (Abb. 1a und b). Problematisch und besonders anfällig sind dabei parodontal vorgeschädigte Zähne oder periimplantär veränderte Gewebe um Implantate, bei denen kein straffer und dichter Saum abdichtend anliegt. Die speziell zur Taschenreinigung hergestellten Aufsätze für das Pulver-Wasser-Strahlgerät haben gewöhnlich sowohl mesiale als auch distale Öffnungen, aus denen das Pulver respektive Wasser entweichen kann. Dadurch trifft der Pulver-Wasser-Strahl nicht nur die Zahnoberfläche, sondern wird auf der anderen Seite direkt in das Weichgewebe gesprüht (Abb. 1c). Im Falle eines Emphysems klagen Patienten häufig über einen plötzlich auftretenden starken Schmerz. Durch den Lufteinschluss kommt es zur Schwellung und ggf. zu einem knisternden Geräusch beim Abtasten. Nicht selten jedoch werden diese Symptome allerdings als allergische Symptome z. B. aufgrund des Lokalanästhetikums verkannt.
Wichtig ist, dass bei einem Verdacht auf ein Weichteilemphysem ein Zahnarzt hinzugezogen wird. Hat das Emphysem eine große Ausdehnung oder übt es Druck auf Luft- und/oder Blutbahnen aus, kann es selten zu lebensbedrohlichen Umständen kommen. Eine Überweisung zu einem Facharzt für Mund-Kiefer-Gesichtschirurgie (MKG) oder in eine Klinik ist dann unumgänglich. Die Therapie der Wahl ist eine Antibiose und Schmerztherapie. In den meisten Fällen zeigen die Patienten nach drei Tagen keine Symptome mehr.2,3
| Tipp für den Praktiker Überprüfen Sie vor der Anwendung von Pulver-Wasser-Strahlgeräten die Sondierungstiefen. Sind sehr tiefe Taschen ohne bukkale knöcherne Begrenzung vorhanden, setzen Sie entweder das Gerät sehr vorsichtig ein oder greifen Sie auf eine manuelle Reinigung zurück. Sollte trotz Vorsicht etwas passieren, klären Sie den Patienten auf und verschreiben Sie sowohl Antibiotika als auch Analgetika. Eine Kontrolle am Folgetag ist empfohlen. |
Parodontale Abszesse nach Zahnreinigung
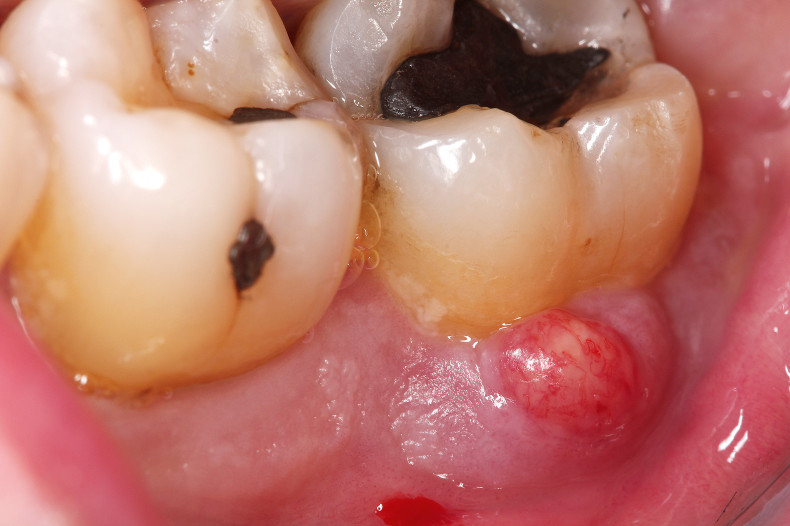
Bei Patienten mit einer schweren Parodontitis und hoher Keimlast mit Taschensekretion oder in Situationen mit nicht erkannter Endo-Paro-Läsion kann es durch eine professionelle Zahnreinigung (PZR) in der Hygienephase zu einer Abszessbildung kommen. Grund hierfür ist, dass es bei einer Reinigung der Zahnoberflächen zu einer spontanen Ausheilung des entzündeten Zahnfleischsaums kommen kann. In diesem Fall werden die Fasern im Zahnfleisch wieder straff, legen sich eng an den Zahn an und bilden dabei eine Art „sealing“. Da durch die Zahnreinigung die Keimlast in den tiefen parodontalen Taschen jedoch nicht reduziert wird, verhindert das abdichtende nun gesunde Zahnfleisch den Ablauf des Taschensekrets. Es kommt zu einer Ansammlung des entzündlichen Sekrets und zur Abszessbildung (Abb. 2a und b). Dies führt zu schmerzhaftem Anschwellen des Zahnfleischs. Es muss daher von dem Zahnarzt bereits im Vorfeld entschieden werden, ob es Sinn macht, in solchen Fällen die Hygienephase vor einer Parodontitistherapie zu überspringen und sofort mit der Parodontitistherapie zu beginnen oder endodontisch tätig zu werden, um das „sealing“ und somit eine Abszessbildung zu verhindern. Kommt es jedoch zu einer Abszedierung, muss die Tasche sofort gereinigt oder in schlimmeren Fällen der Abszess chirurgisch eröffnet werden. In Ausnahmefällen kann zusätzlich eine Antibiose vonnöten sein.4
| Tipp für den Praktiker Eine genaue Evaluation der Situation vor der Behandlung ist wichtig. Ist die Ursache primär endodontisch, sollte trepaniert und die Tasche, die in diesen Fällen einen Fistelgang darstellt, primär in Ruhe gelassen werden. Liegt eine Paro-Läsion vor, ist direkt ein parodontales Debridement sinnvoll. |
Bakteriämie
Als Bakteriämie bezeichnet man eine Einschwemmung von Bakterien in den Blutkreislauf. Die Mundhöhle mit ihren über 700 verschiedenen Bakterienspezies bildet dabei nicht nur eine Infektionsquelle, sondern eine Eintrittspforte in die Blutbahn, den Respirations- und Verdauungstrakt. Bereits kleine Verletzungen der Mundhöhlenschleimhaut können bewirken, dass Bakterien in andere Körperregionen verschleppt werden. Während auch beim häuslichen Zähneputzen die Bakteriämie eine Prävalenz von bis zu 26 Prozent aufweist, steigt das Risiko bei der zahnärztlichen Prophylaxe weiter auf bis zu 40 Prozent an.1 In der Parodontitistherapie liegt die Prävalenz einer Bakteriämie sogar bei bis zu 80 Prozent, da das subgingivale Debridement eine invasive Behandlung darstellt.1 Abhängig ist dies jedoch vor allem von dem Entzündungszustand des Zahnfleischs und des Parodonts, aber auch von der Mundhygiene des Patienten. Dabei gilt: Je höher der Entzündungsgrad und je schlechter die Mundhygiene, desto höher ist das Bakteriämierisiko. Das Saumepithel bildet als Übergang des Zahnfleischs hin zum Zahn und in das Zahnfach die einzige Stelle im Körper, an der Bakterien aufgrund einer Unterbrechung des Epithels in andere Regionen eindringen und über die Blutbahn verschleppt werden können. Beispielsweise können bei Patienten mit schweren Parodontitiden erhöhte Entzündungswerte im Blutbild festgestellt werden. In bakteriellen Kulturen des Blutes sind dann auch krankheitserregende Keime der Mundhöhle nachweisbar. Gerade bei Risikopatienten mit vorgeschädigtem Endokard oder Herzklappen kann durch eine Behandlung in der Zahnarztpraxis eine Endokarditis verursacht werden. Aber auch schlecht eingestellte Diabetiker, Patienten mit Zustand nach Gelenkersatz oder Organtransplantation wie auch Rheumatiker können Bakteriämiegefährdet sein. Da dies ein nicht zu vernachlässigendes Gesundheitsrisiko darstellt, empfehlen Leitlinien wie die der Deutschen Gesellschaft für Kardiologie, diese Risikopatienten vor einer Behandlung antibiotisch abzuschirmen. Diesen Patienten müssen bereits eine Stunde vor Behandlungsbeginn 2 g Amoxicillin oder alternativ bei Penicillinunverträglichkeit 600 mg Clindamycin oral verabreicht werden. Zusätzlich ist eine Mundspülung mit 0,2 % Chlorhexidindigluconat sinnvoll. Besonders bei Risikopatienten ist also eine ausführliche Absprache zwischen Zahnarzt und Prophylaxeassistentin unumgänglich. Zudem ist es dringend zu empfehlen, dass bei Unklarheiten Rücksprache mit dem behandelnden Haus- oder Facharzt gehalten werden sollte.1
Aber auch Nicht-Risikopatienten können über Beschwerden nach einer Parodontitistherapie klagen. Durch die hohe Keimlast kann es neben Schmerzen im Zahnfleischbereich auch zu einer Fieberreaktion kommen. Durch das Lösen der Bakterien aus ihrem Verbund und anschließendes Verschleppen krankheitserregender Keime und deren Toxine in die Blutbahn kann die Immunabwehr des Patienten deutlich angeregt werden. Patienten sollten bereits im Vorfeld über diese mögliche Nebenwirkung aufgeklärt werden.5,6
| Tipp für den Praktiker Bei Risikopatienten sollte immer an eine aktuelle Anamnese gedacht werden. Bei Unklarheiten helfen die Leitlinien der AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften e.V.).7 Im Zweifelsfall ist eine Abstimmung mit dem Facharzt unabdingbar. |
Patienten mit Gerinnungsstörungen
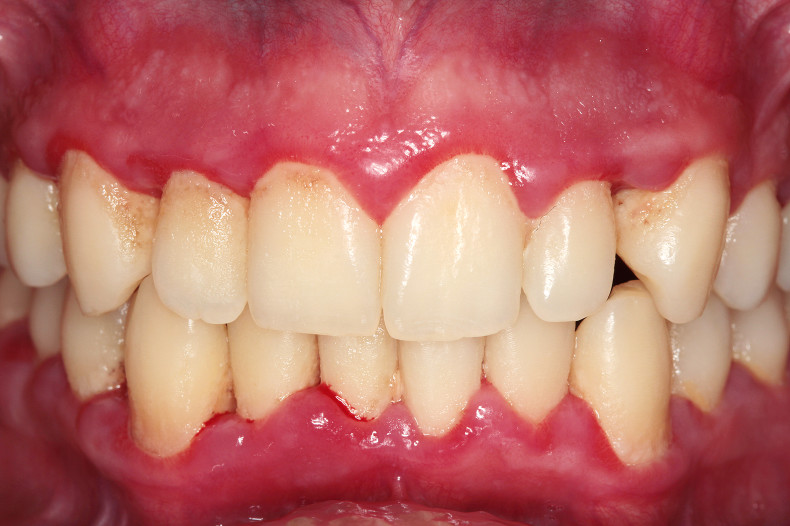
Bekanntermaßen stellen auch Patienten mit veränderter Blutgerinnung besonders bei chirurgischen Eingriffen ein Komplikationsrisiko in der Zahnarztpraxis dar. Aber auch bei einer Parodontitistherapie, seltener auch bei einer PZR, kann es zu erhöhten Blutungen kommen. Ist bei Patienten eine Einnahme von Thrombozytenaggregationshemmer wie beispielsweise ASS bekannt, kann die Blutungsgefahr jedoch abgeschätzt oder mit dem behandelnden Hausarzt besprochen werden. Größere Gefahr besteht bei Patienten, die unter einer noch nicht diagnostizierten Hämophilie oder dem Willebrand-Syndrom leiden und zudem noch eine ausgeprägte Gingivitis vorweisen (Abb. 3). Kommt es zu starken Blutungen, gilt es, umgehend den Zahnarzt zu informieren. Maßnahmen wie das Spülen mit Tranexamsäure oder ein Zahnfleischverband können zur Linderung der Blutung verwendet werden. Ratsam ist es, den Patienten bei starken Blutungen zur Nachbeobachtung noch eine Stunde im Wartezimmer Platz nehmen zu lassen, um den Verlauf kontrollieren zu können. Insbesondere nach dem Einspritzen von Lokalanästhetika mit Adstringenzien sollte dies beachtet werden. Dennoch gilt, dass eine PZR oder Parodontitisbehandlung weitaus günstigere Prognosen bei Patienten mit Gerinnungsstörungen hat als dauerhaft entzündetes Zahnfleisch.8 Besondere Vorsicht gilt bei Patienten mit Antikoagulanzien wie z. B. Cumarinen. Sollten diese noch zusätzlich im Rahmen der Therapie ein Antibiotikum erhalten, kann es zu starken Entgleisungen aufgrund der zusätzlich veränderten Vitamin-K-Aufnahme im Darm kommen. Diese Zwischenfälle sind äußerst selten.
| Tipp für den Praktiker Tritt eine starke Blutung auf sollte der Patient neben blutstillender Maßnahmen zur Überwachung noch einige Zeit nach der Behandlung in der Praxis bleiben und ggf. am Folgetag noch einmal zur Kontrolle einbestellt werden. In jedem Fall gilt: die Antikoagulanzien oder Thrombozytenaggregationshemmer sollten in der Praxis unter keinen Umständen abgesetzt oder gebridged werden. |
Fazit
Sowohl eine PZR als auch eine geschlossene Parodontitistherapie können Komplikationen mit sich bringen, die zuvor nicht immer vorhersehbar sind und schwere Folgen haben können. Gerade Risikopatienten müssen vor Behandlungsbeginn mit dem Zahnarzt und gegebenenfalls mit dem Hausarzt abgesprochen werden. Tritt eine Komplikation ein, ist schnelles und richtiges Handeln sowohl der Fachassistentin als auch des Zahnarztes nötig.
Der Beitrag ist im Prophylaxe Journal erschienen.
Foto Teaserbild: Dr. Frederic Kauffmann